Quando pensiamo alla schizofrenia, immaginiamo allucinazioni o deliri, questi sintomi vengono definiti “positivi“, che si aggiungono cioè alla normale esperienza mentale. Esistono però anche dei sintomi che lavorano in maniera opposta e che si manifestano con la perdita o la riduzione di capacità che normalmente esistono e che appunto per questo vengono definiti “negativi“. Un’altra faccia della medaglia, dunque, molto più silenziosa e difficile da trattare: parliamo di apatia, isolamento sociale e perdita di piacere.
I farmaci attuali funzionano bene sui sintomi positivi come deliri e allucinazioni, ma non altrettanto su quelli negativi come isolamento e mancanza di motivazione.
Una recente ricerca internazionale pubblicata su JAMA Psychiatry ha aggiunto un tassello fondamentale grazie all’attività di Mattia Veronese e Lucia Maccioni, rispettivamente professore e postdoc del Dipartimento di Ingegneria dell’informazione dell’Università di Padova, che hanno collaborato con i ricercatori dell’Istituto di psichiatria del King’s College di Londra.
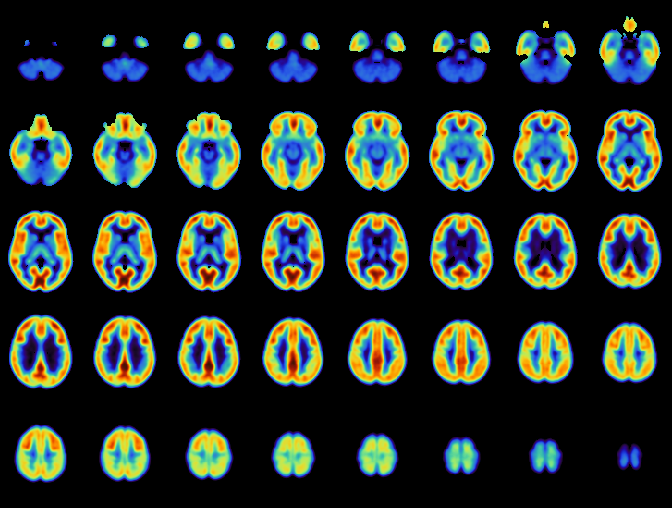
I team di ricerca ha sottoposto 54 persone (26 con schizofrenia e 28 sane) a due scansioni PET, una tecnica che permette di vedere cosa succede nel cervello grazie a una sostanza tracciante che si lega ai recettori della serotonina. Tra una scansione e l’altra ai partecipanti è stata somministrata una dose di d-amfetamina, che provoca indirettamente il rilascio di serotonina nel cervello, per osservare come cambia l’attività di questi recettori.
Finora sapevamo molto sul ruolo della dopamina nella schizofrenia, ma il ruolo della serotonina restava in parte sconosciuto. Con questo studio, i ricercatori hanno dimostrato per la prima volta che nei pazienti con schizofrenia, la corteccia frontale (l’area che gestisce motivazione e pianificazione) rilascia molta più serotonina rispetto ai soggetti sani: più alto è questo rilascio, più i sintomi negativi sono gravi e invalidanti. Dunque, la causa dei sintomi “negativi” potrebbe dipendere da un eccesso di serotonina nella corteccia frontale del cervello.
Ma come si misura una sostanza invisibile dentro il cervello? In questo studio, Mattia Veronese e Lucia Maccioni hanno dato il proprio contributo utilizzando dei modelli matematici e algoritmi ingegneristici per interpretare le immagini PET.
Le immagini PET sono dati grezzi che vengono trasformate in mappe comprensibili grazie ad analisi numeriche sofisticate. In pratica, il team ha usato un tracciante speciale (CIMBI-36) per vedere quanta serotonina veniva rilasciata dopo uno stimolo. Il risultato è chiaro: la disregolazione di questo neurotrasmettitore è un nuovo bersaglio su cui agire per ridurre i sintomi.
Con il lavoro di squadra di team multidisciplinari (ingegneri, matematici, clinici, radiochimici e farmacologi) si è giunti a questa scoperta che offre una nuova prospettiva per la cura della schizofrenia: se si riuscirà a creare farmaci capaci di regolare con precisione la serotonina nella corteccia frontale, sarà finalmente possibile aiutare i pazienti a riprendersi i propri hobby, il lavoro e la vita familiare.
Il passaggio dalla ricerca alla pratica clinica richiederà ancora del tempo, ma la direzione è promettente. Anche per questo, l’Università di Padova continua a investire in tecnologie avanzate per sostenere una medicina sperimentale di alta qualità.